概要・特色
2型糖尿病のみならず、1型糖尿病、膵性糖尿病などの糖代謝疾患に、糖尿病専門医、管理栄養士、看護師、糖尿病療養指導士や腎臓内科・眼科等他診療科と連携しながら診療にあたっています。
また、バセドウ病、橋本病、甲状腺腫瘍などの甲状腺疾患、中枢性尿崩症や先端巨大症などの間脳下垂体疾患、原発性アルドステロン症などの副腎疾患を含む、幅広い内分泌疾患の診断・治療を行っています。
地域の先生方へ
このような方をご紹介ください
糖尿病や甲状腺、その他内分泌領域に関するあらゆる疾患、高度な検査などについてご相談ください。
例えば、
- はじめて糖尿病を指摘された方
- 糖尿病歴が長く、各種合併症の進行してきた方
- 糖尿病の合併症評価が必要な方
- 投薬治療を行ったが、血糖マネジメントが不良な方
- 食事・運動療法が上手くいっていない方
1~2週間の糖尿病教育入院のほか、2泊3日の食事療法体験入院も実施しています。
仕事の都合が合いにくい方も金曜入院など対応可能ですのでご紹介ください。
また、注射製剤導入目的の入院も対応いたします。
内分泌疾患が疑われる方に負荷試験などの精査入院も行っています。
対応疾患
代謝性疾患
-
糖尿病2型糖尿病、1型糖尿病、膵性糖尿病、二次性糖尿病など
-
その他の代謝異常脂質異常症(高脂血症、高中性脂肪血症、高コレステロール血症、家族性高コレステロール血症など)、高尿酸血症、肥満症など
内分泌疾患
-
甲状腺疾患甲状腺機能亢進症(バセドウ病)、甲状腺機能低下症(慢性甲状腺炎、橋本病)、亜急性甲状腺炎、甲状腺腫瘍、甲状腺眼症(バセドウ病眼症)など
-
副腎疾患副腎偶発種、原発性アルドステロン症、クッシング症候群、褐色細胞腫、副腎皮質機能低下症など
-
視床下部・下垂体疾患下垂体機能低下症、先端巨大症、クッシング病、中枢性尿崩症、SIADH(抗利尿ホルモン不適切分泌症候群)、高プロラクチン血症・プロラクチノーマ、成人GH(成長ホルモン)分泌不全症など
緊急疾患(糖尿病性ケトアシドーシス、高血糖高浸透圧症候群、低血糖症、低ナトリウム血症などの電解質異常、副腎クリーゼ)の診療も行っています。
糖尿病については、インスリンポンプ療法、持続グルコースモニタリング(CGM)、体組成測定(インボディ)など新しい医療機器にも対応しています。また、医師、看護師、薬剤師、管理栄養⼠、理学療法⼠、臨床検査技師が「糖尿病療養担当者チーム」を構成し、各専⾨性を活かした患者指導を⾏っています。
主な症状
2型糖尿病の初期には症状はほとんどありません。非常に血糖値が高くなると、口渇、多尿、倦怠感などの症状が生じます。また、糖尿病の合併症が進むと、その症状として眼が見づらい、足先のしびれや感覚異常・こむら返り、下肢のむくみなどの症状が生じることがあります。
内分泌疾患の症状は、関わるホルモンによって非常に多岐にわたりますが、以下のような症状から病気が判明することがあります。
-
甲状腺機能亢進症頻脈(脈が速い)、体重減少、指先の震え、多汗、眼球突出
-
甲状腺機能低下症無気力、疲れやすさ、むくみ・体重増加、寒がり、動作緩慢、便秘
-
クッシング症候群満月様顔貌(顔が丸く腫れる)、中心性肥満(手足が細く腹部が大きい肥満)、骨粗鬆症、多毛
-
原発性アルドステロン症治療抵抗性の(多数の薬剤でも血圧が下がらない)高血圧
-
先端巨大症手足や指が大きく(太く)なる、鼻や舌が大きくなる、下あごが突出する、睡眠時無呼吸症候群、咬合不全
-
高プロラクチン血症乳汁分泌、月経不順、無月経、性欲低下、女性化乳房、勃起障害(ED)
糖尿病・内分泌の病気は、いずれも採血検査でわかることが多いため、気になる症状があれば検査をおすすめします。
主な治療・検査
-
糖尿病教育入院糖尿病の状態をみる検査や関連する合併症の検査を行い、糖尿病療養に必要な食事や運動の知識を学びながら、血糖値を改善するための食事・運動・薬物療法の実践を行います。入院の為の時間がとれない患者さんには、外来では困難な蓄尿検査などを中心に行う「⾷事療法体験⼊院」も週末を含む2泊3日で行っています。
医師、看護師、薬剤師、管理栄養⼠、理学療法⼠、臨床検査技師が「糖尿病療養担当者チーム」を構成し、各専⾨性を活かして患者さんの指導を⾏っています。
特に糖尿病について認定を受けた、糖尿病専門医、日本糖尿病療養指導士(CDEJ) 、糖尿病看護認定看護師、認定理学療法士(代謝)が患者さんの療養をサポートします。 -
食事療法管理栄養士による個別の栄養相談では1型糖尿病・2型糖尿病・膵性糖尿病などの病態や患者さん個々の食習慣に合わせた食事療法の提案をしています。個別の栄養相談は、外来受診時、入院中に行っています。糖尿病教室では管理栄養士による集団栄養指導を月2回行っています。
入院中の食事は患者さん一人一人に適した内容で提供しており、食欲低下がある患者さんには嗜好を伺い食事内容を調整させていただいています。クリスマスなどの行事には、糖質やエネルギーを抑えた手作りのデザートを提供しています。 -
運動療法糖尿病などの患者さんの指導に関する専門資格を有する認定理学療法士(代謝)が、入院患者さんの運動療法指導を行います。また、インボディによる体組成測定(筋肉量測定)も行うことができます。
-
薬物療法内服薬の治療だけでなく、インスリン自己注射、GLP-1受容体作動薬の自己注射による治療を行っています。
-
糖尿病療養指導おもにインスリン自己注射、インスリンポンプ療法、血糖自己測定(SMBG)、持続グルコースモニタリング(フリースタイル リブレ、フリースタイル リブレプロ)を行う患者さんに指導を行っています。(糖尿病専門外来についてのページで詳しくご案内しています)
-
体組成測定(インボディ)四肢の電極で抵抗値を測定するインピーダンス法にて、体脂肪・筋肉等の量や部位別組成を測定する「InBody 770」を導入しています。
-
持続グルコースモニタリング(CGM)
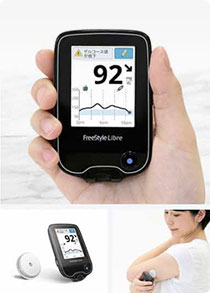
FreeStyleリブレ:上腕にセンサーを貼り付けて使用します 指先の血液にて現時点の血糖値を測定する血糖自己測定(SMBG)だけでなく、連続した2週間のグルコース値を自動で測定可能な持続グルコースモニタリング(CGM)を行っています。患者さん自身で測定を行い結果を参照する「FreeStyleリブレ」、病院にて測定結果を参照する「FreeStyleリブレPro」の2種類に対応しています。糖尿病の病状や治療内容により、保険診療で可能な検査に制限があります。
-
インスリンポンプ療法小型の携帯機器で持続的にインスリンを注入するインスリンポンプ療法を行っています。明け方に血糖値が上昇し、通常のインスリン注射で治療が困難な暁現象を有する糖尿病患者さんや、血糖変動が大きい患者さん、妊娠・出産を控えて厳格な糖尿病治療が求められる患者さんなどに適した治療です。
-
DPNチェック糖尿病性神経障害を簡易的に調べることができる神経伝導速度検査装置「DPNチェック」を導入しています。腓腹神経の神経伝導速度・活動電位振幅が約3分の測定で判明します。
-
内分泌負荷試験糖尿病の診断に用いられる75g経口ブドウ糖負荷試験(OGTT)や、グルカゴン負荷試験、クッシング症候群の診断に用いられるデキサメタゾン抑制試験、原発性アルドステロン症の診断に用いられる立位フロセミド試験・カプトプリル試験・生理食塩水負荷試験、その他、多岐にわたる各種内分泌負荷試験(迅速ACTH負荷試験、インスリン低血糖刺激試験、TRH試験、CRH試験、GHRP-2試験、高張食塩水負荷試験、水制限試験、AVP負荷試験など)を行っています。
医師紹介
主な実績
| 2021年度 | 2022年度 | 2023年度 | |||
|---|---|---|---|---|---|
| 治療・検査 | 件数 | 治療・検査 | 件数 | 治療・検査 | 件数 |
| 2型糖尿病 | 65 | 2型糖尿病 | 73 | 2型糖尿病 | 65 |
| 1型糖尿病 | 7 | 1型糖尿病 | 6 | 1型糖尿病 | 3 |
| 高血糖高浸透圧症候群 | 2 | 高血糖高浸透圧症候群 | 3 | 高血糖高浸透圧症候群 | 4 |
| 糖尿病性ケトアシドーシス | 5 | 糖尿病性ケトアシドーシス | 6 | 糖尿病性ケトアシドーシス | 2 |
| その他 | 48 | その他 | 71 | その他 | 47 |
糖尿病・内分泌内科をもっと詳しく
体組成測定(インボディ)
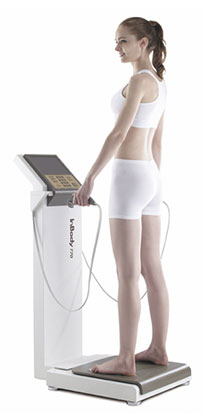
四肢の電極で抵抗値を測定するインピーダンス法にて、体脂肪・筋肉等の量や部位別組成を測定出来る「InBody 770」を導入しています。
体重減量、ダイエットを行う際には、筋肉量を維持しながら体脂肪を減らして行くことが重要です。体脂肪量による体重減量の評価を行うことにより、食事療法・運動療法が適切に行われているか判断するのに役立ちます。
また、筋肉量が低下するサルコペニアが疑われる患者さんでは、部位別筋肉量を測定することで、食事療法・運動療法で取り組むべきポイントを調べることができます。
診察時のみ行うことができ、初診・再診料等がかかります。また、病状により検査を行えないことがあります。
ペースメーカーを装着している患者さんは行うことができません。
世界糖尿病デー関連イベント

11⽉の糖尿病週間と11月14日の世界糖尿病デーにあわせた⾏事として「病院エントランスホールのブルーライトアップ」や「名古屋セントラル病院健康セミナー 糖尿病のつどい」を⾏っています。