概要・特色
- ⽩内障に対して適切な⼿術を⾏っています。
- 緑内障の早期発⾒、治療を⾏っています。
- 糖尿病・内分泌内科との連携により、糖尿病網膜症の適切な管理を⾏っています。
地域の先生方へ
このような方をご紹介ください
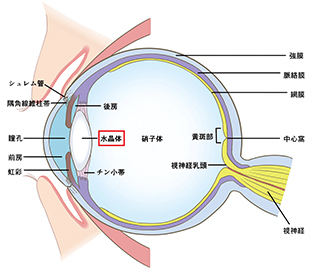
眼(眼瞼、結膜・角膜、水晶体、眼底 等)に関するあらゆる疾患、高度な検査などについてご相談ください。
例えば、
- 白内障、緑内障、加齢黄斑変性症、網膜静脈閉塞症、糖尿病網膜症などの方
- 蛍光眼底造影検査・OCT(光干渉断層計)・視野検査などの検査が必要な方
- 糖尿病で治療中の方
対応疾患・症状
白内障、緑内障、糖尿病網膜症、網膜疾患、角結膜疾患、ドライアイ
主な治療・検査
-
⽩内障眼の中のレンズである水晶体が、加齢などにより濁ってきた状態が白内障です。白内障になると、濁った水晶体を通して物を見るため、視力が低下したり、屋外でまぶしく感じたりします。症状が進行して日常生活に不自由を感じる場合は手術を行います。
当院では、原則として入院にて白内障手術を行っております。入院期間は片眼につき1-2泊です。 -
糖尿病網膜症網膜は眼底にあり、スクリーンの働きをして物をみるための重要な役割をしています。血糖が高い状態が続くと、網膜の細い血管が詰まって網膜に酸素が届かない状態になり、新生血管とよばれるもろい血管を作って酸素不足を補おうとします。この新生血管は容易に大出血をおこし、視力低下につながります。また、網膜に増殖膜とよばれる、かさぶたのような膜が張ってきて、これが原因で網膜剥離を引き起こすこともあります。進行するまで自覚症状がないため、糖尿病の方は症状がなくても定期的な眼科受診が必要です。
当院では、糖尿病網膜症の進行の程度により、蛍光眼底造影検査やレーザー治療を行っています。 -
網膜裂孔、網膜剥離網膜の周辺部の薄くなっている部位に、何らかの要因で裂孔を形成し、放置すると網膜剥離の原因になります。特に強い近視をお持ちの方ではリスクが高くなります。
当院では、網膜裂孔に対して周りをレーザーで固め、網膜剥離への移行を予防する処置を行っています。レーザーでは対処できないような網膜剥離に移行してしまっている症例では、名古屋大学医学部附属病院など専門施設へご紹介します。 -
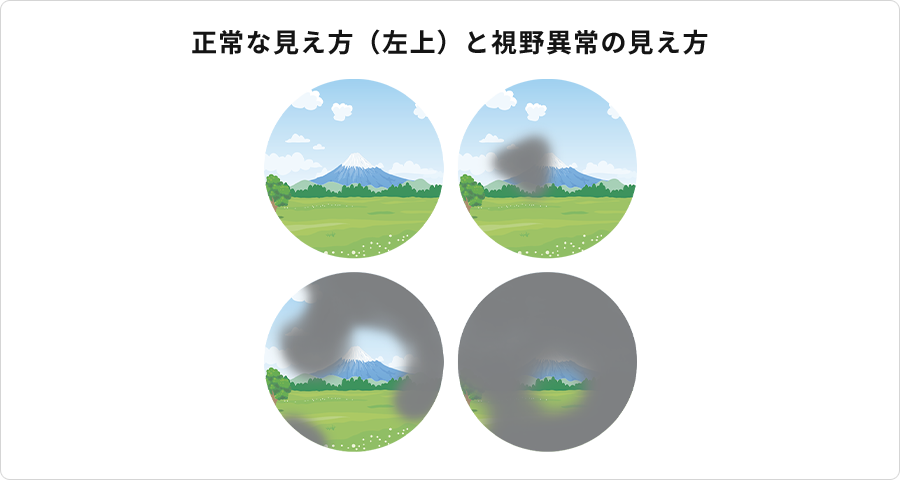
緑内障緑内障になると、視神経が障害され、視野がだんだん狭くなってきます。日本人では、眼圧が正常なのに視神経が障害される「正常眼圧緑内障」が多く、緑内障全体の6割を占めます。眼圧を下げる点眼を使って進行を遅らせることができ、必要に応じて内服や手術治療も行います。一度失った視野は元に戻らないため、早期発見や早期治療が大切です。
人間ドックや検診により「視神経乳頭陥凹拡大」と指摘された場合は緑内障の疑いがありますので、眼科で診察を受けてください。 -
その他の網膜疾患糖尿病網膜症や網膜剥離以外にも、黄斑上膜、網膜中心静脈閉塞症、中心性漿液性網脈絡膜症、加齢黄斑変性症、網膜色素変性症など様々な網膜疾患の診断、治療を行っています。特殊な検査や治療が必要な場合は、名古屋大学医学部附属病院を始めとする専門施設と連携を取りながら対応しております。
-
ドライアイ、角結膜疾患ドライアイは、涙の量や質が低下することによって涙液層の安定性が失われ様々な症状を引き起こします。当院では、個々のドライアイのタイプに応じた点眼治療や特殊なプラグによる処置などを行っています。
医師紹介
主な実績
| 2022年度 | 2023年度 | 2024年度 | |||
|---|---|---|---|---|---|
| 治療・検査 | 件数 | 治療・検査 | 件数 | 治療・検査 | 件数 |
| 水晶体再建術 | 122 | 水晶体再建術 | 110 | 水晶体再建術 | 119 |
| 硝子体手術 | 2 | 硝子体手術 | 4 | 硝子体手術 | 4 |
眼科をもっと詳しく
白内障
白内障は眼の中のレンズの働きをしている水晶体が加齢とともに濁って視力が低下する疾患です。早ければ40歳台から水晶体は徐々に濁ります。症状は主に視力低下ですが、初期は、夜に車のライトをまぶしく感じられたり、全体に白っぽくかすむようになったりして来院されることがあります。
白内障手術治療
進行した白内障に対しては手術を行います。混濁した水晶体を手術で取り除き、眼内レンズを挿入する手術を行うのが一般的です。手術は基本的に局所麻酔で行います。当院では2.4mmの切開創から超音波を発生する吸引器具を眼の中に挿入し、眼の中に水を流し込みながら混濁した水晶体の中身を吸引し、残した水晶体の薄い膜(水晶体嚢)の中に眼内レンズを挿入する方法で行います。ただし、非常に進行した白内障や、もともと水晶体嚢を支える組織が弱い眼では、眼内レンズを眼球組織に直接固定する手術が必要になることもあります。当院ではそれらの手術も可能なため、重症の白内障手術を近隣病院から紹介されることも多くあります。
当院での白内障の入院期間は片眼につき基本的に2泊3日となり、両眼の場合は2週間の間隔をあけ、もう一方の眼を手術します。最近は他院で日帰り手術が増えていますが、手術当日は眼帯を着用して片眼で帰宅することになるうえ、手術後の状態確認のため翌日また来院していただく必要があります。このため、患者さんの負担が大きく、手術直後は感染のリスクも高いこと、また手術後に使用することとなる点眼薬の正しい使用方法を入院中に習得する必要があることから、2泊3日の入院を基本としています。
白内障の程度が強くなると、人間ドックでの眼底写真撮影も困難になり「判定不能」や「中間透光体混濁の疑い」と検診結果に記載されることがあります。
そのような場合にも一度眼科を受診されることをお勧めします。
緑内障
緑内障は現在、日本人の失明原因の一位を占めます。日本緑内障学会が行った大規模な疫学調査によると、40歳以上の日本人の、実に5.0%、つまり20人に1人が緑内障を患っていることが分かりました。
片方の眼の視野が欠けていても両眼で見ていると補い合って気づきにくく、自分では初期や中期の緑内障に気づきません。当院の外来に通院していらっしゃる緑内障の患者さんも、多くがドックなどの検診で行う眼底写真によって視神経の異常を指摘されたことを契機に受診されており、自ら視野異常を自覚されて来院されるケースは稀です。
さらに、緑内障による視神経障害、視野障害は不可逆的で、一度欠けてしまった視野を回復させることはできません。そのため、いかに視野障害が少ない時期に早期に発見し治療を始めるかということが大切です。
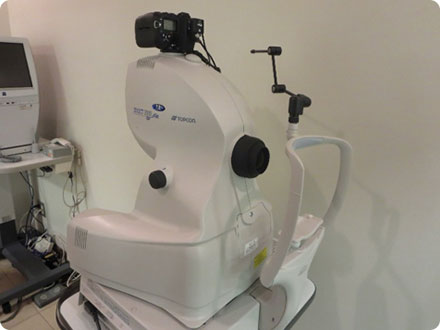
緑内障の診断には、まず視野検査が必要です。さらに当院では写真のように、視野検査計に加えて、OCT(光干渉断層計)により視神経線維の厚みを測定して診断します。
緑内障と診断されたら、点眼治療によって眼圧を下げることによって視神経の負担を軽くし視野障害の進行をくいとめます。多くは点眼治療のみで眼圧をコントロールすることができますが、できないときは内服、レーザー、手術治療を行う場合もあります。緑内障は早期発見できれば基本的には失明するような怖い病気ではありません。まずは、40歳を過ぎたら一度緑内障の検診を受けることをお勧めします。

ドライアイ
1.ドライアイとは?
日本での40歳以上の方々を対象にした大規模疫学調査(Koumi Study)では男性の12.5%・ 女性の21.6%がドライアイを有していることが分かりました。つまり、ドライアイは決して珍しい疾患ではありません。
ドライアイでは乾燥感以外に、「目がごろごろする」といった異物感や、「まぶしい」などの羞明、「目のまわりが重たい」といった眼重感や眼痛など様々な症状を呈します。
ドライアイは単に涙の量が減って目が乾く疾患ではありません。最近になって、どのようにドライアイが起きるかが分かってくるにつれて、その定義も変わってきました。2016年に改めて出された定義では「様々な要因により涙液層の安定性が低下する疾患であり、眼不快感や視機能異常を生じ、眼病面の障害を伴うことがある」と示されました。つまり、ドライアイは単に涙の量が減る疾患ではなく、涙の量が減っていなくても、涙の質が低下することで涙が眼表面に作る涙液層の安定性が失われて乾いてしまうということです。
2.ドライアイの診断方法と治療の検討
この「涙の質」を眼科医はどのように診ているかと言いますと、実際に眼の表面に色をつけた紙をつけて涙を染め、何秒で涙が乾いて層が壊れてしまうのかを測定します。そして、涙の量が少ないのか、もしくは涙はしっかり出ているけれどすぐに蒸発してしまって乾くのか、もしくは瞼でこすりすぎて傷をつけてしまっているのかを乾き方のパターンで判定し、合う点眼や治療法を考えます。
3.ドライアイの要因と対策
ドライアイを引き起こしたり悪化させたりする要因には様々なものがあります。中でも、喫煙とVDT作業とよばれるテレビやパソコン、携帯電話、テレビゲームなどの長時間の使用は、明確なドライアイ発症の危険因子です。日本で行われた研究では、1日8時間を超えるVDT作業者のドライアイ発症のリスクは1.94倍と報告されています。
対策としては、①「ディスプレイが目線より下になるよう配置する」、②「適度に休憩をとる」、③「空調対策を行う」などが重要ですが、改善しないときには眼科専門医に相談して、点眼などの治療を開始することが必要となります。
当院の眼科では、ドライアイの相談や治療を行っておりますので、ドライアイについて不安な方やお悩みの方は当科までご相談ください。