最近の乳癌診療の話題:遺伝性乳癌と乳癌エコー検診
2013年5月、アメリカのニューヨークタイムズにアメリカの有名な女優が乳癌発症リスクの高い遺伝子異常を持っていることを告白し話題になった。彼女は乳癌を発症していなかったが両側乳房の予防的切除手術を受けた。

遺伝性乳癌は乳癌全体の内5-10%存在している。その中で多いのが遺伝性乳がん卵巣がん症候群(HBOC , Hereditary Breast and Ovarian Cancer)である。
HBOCはBRCA1遺伝子またはBRCA2遺伝子の生殖系列の病的な変異が原因で乳がんや卵巣癌を高いリスクで発症する遺伝性腫瘍である。BRCA遺伝子は1/2の確率で親から子へ遺伝する。乳癌の若年発症や多発発症、卵巣癌の既往、複数の乳癌や卵巣癌の家族歴がある場合はHBOCの可能性がある。
HBOC症候群の管理方法についてNCCNのガイドラインでは25歳からの6~12か月毎の問診・視触診および年1回のマンモグラフィおよび乳腺MRIスクリーニングやリスク低減のための予防的乳房切除や予防的卵巣卵管切除の選択についての検討などが提言されている。
日本でも2015年に著名人が乳癌に罹患していることを告白した。その方は毎年乳癌検診を受けていたにもかかわらず発見されたときにはリンパ節に転移を認めるほど進行していた。しかも乳癌の発見は検診ではなく自分で乳房の異常を感じ受診したことではじめて診断された。日本では現在40歳以上の女性に対し、2年に1回マンモグラフィ+視触診による乳癌検診が勧められている。この方法は死亡減少効果があるとされている検診方法である。
しかし2009年米国予防医学専門委員会は50歳未満のマンモグラフィ検診は対象患者個人ごとの利益と不利益を考慮すべきとし、推奨グレードをB(勧められる)からC(勧められるだけの根拠が明確でない)へ格下げした。理由はマンモグラフィ検診による利益(乳がん死亡率減少効果)は40歳代の女性に対しても認められるものの、不利益(要精密検査の結果、がんではなかった人に対する不必要な検査や放置しても臨床的に問題にならないがんに対する治療等)が存在し、利益と不利益を比べた場合に50歳代以上の女性と比較して、40歳代では利益が不利益を上回る度合いが小さいことが挙げられる。

DCIS(ducal carcinoma in situ:非浸潤性乳管癌)は癌細胞が乳管・小葉内にとどまる乳癌でstageは0である。DCISは浸潤癌の前の段階と考えられ、DCISを放置すると浸潤がんに移行すると考えられている。しかしその自然経過の詳細は不明で、最近ではDCISの中でも悪性どの低いLow Grade DCISは浸潤癌に移行することなく治療も必要としないのではないかと考えられるようになってきているが、実際には確認されていないので詳細は不明である。
マンモグラフィ検診による乳癌発見率は0.3-0.5%であるが、検診で要精密検査となる割合は3-10%。検診の精度が悪い場合には不要な検査が増えることになり、受検者および医療機関に負担がかかる。検診の精度を上げていくことは検診の最も重要な課題の一つである。
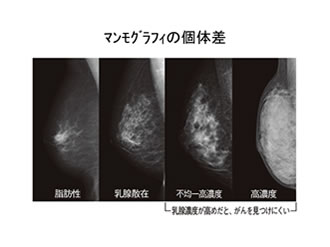
脂肪の割合が低く乳腺組織が多い乳房のマンモグラフィは全体が白く濃く映り腫瘤が検出しにくくなる。このような乳腺を高濃度乳腺(Dense Breast)という。

Dense Breastの割合は高齢者よりも若年者、欧米人よりも日本人およびアジア人女性に多い。アメリカでは40歳から毎年乳癌検診を受けていたにもかかわらずDense Breastのためにマンモグラフィでは早期発見ができなかった女性がアメリカ政府を動かし、検診者にDense Breastであることを説明しなければならないという法律がつくられた。
日本でも乳癌検診における超音波検診の有効性を検証するための比較試験(J-START)が行われ、40代女性においてマンモグラフィ単独検診よりもマンモグラフィに乳房超音波検査を加えた方が乳癌の発見率が上昇した。
今後はマンモグラフィにくわえ乳房超音波による検診が重要となってくる可能性がある。乳房超音波検査はマンモグラフィにくらべ被爆の心配がなく痛みも少ないが、精度管理が困難という問題点もある。
今後は検診の方法も年齢や検診者の状態によって方法をより細かく設定していく必要がある。