局所麻酔下胸腔鏡について
はじめに
医学の発展は日進月歩であり、呼吸器疾患の分野も著しい進歩を遂げています。ただ、呼吸器内視鏡の分野の進歩は比較的ゆっくりでしたが、近年新しい検査や治療法が使われるようになってきております。今回は局所麻酔下胸腔鏡についてお話します。
局所麻酔下胸腔鏡とは
胸腔鏡といえば、外科医が行う全身麻酔で行う胸腔鏡下手術がまずは思い浮かぶと思いますが、局所麻酔下胸腔鏡とはその名の通り、局所麻酔で行う胸腔鏡です。以前から胸水貯留症例に対しての検査は、胸腔穿刺や盲目的に行う経皮胸膜生検がありました。ベッドサイドで行える手技ですが、診断率はそれほど高くないため診断に苦慮する症例が少なからずありました。また全身麻酔で行う胸腔鏡検査は内科医による実施は困難でした。そういった中で、内科医でも実施可能な局所麻酔下胸腔鏡という手技が行われるようになっていき、診断率を上げることができるようになりました。1979年には局所麻酔下胸腔鏡の有用性を報告した文献がありますが(Chest 75:45-50,1979 )、日本では早い施設では1990年代、大体は2000年代から導入している施設が多いようです。

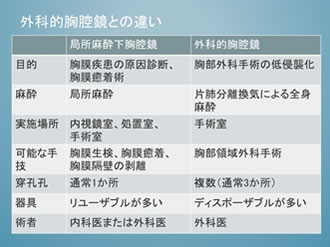
局所麻酔下胸腔鏡の主な目的は、胸水が貯留した症例に対して胸腔内の観察および生検による診断です。検査の簡単な手順としては、以下のようになります。
- 検査の実施場所:内視鏡室や手術室などで行います。無菌操作が必要です。
- 使用する内視鏡:滅菌処理した気管支鏡を代用することもありますが、近年セミフレキシブルな硬性鏡が開発市販され、胸腔内の観察を容易にしました。
- 検査の実施:エコーなどを使用して胸水の貯留している箇所から1ヶ所を選び、胸腔ドレナージを行う要領でフレキシブルトロッカーを挿入します。トロッカーから胸腔鏡を挿入し胸腔内の観察および生検を行います。生検は原則的に壁側胸膜および横隔膜より行い、臓側胸膜からの生検は避けます。検査終了後にドレナージチューブを留置し、検査中虚脱していた肺を再膨張させます。
- 禁忌:出血傾向のある症例、胸膜癒着の高度な症例は禁忌となります。また、呼吸機能障害や低酸素血症がある場合は実施困難です。出血などの合併症に対して外科的な処置を必要とすることもあり、呼吸器外科医との連携も大切です。
代表的な疾患の胸腔鏡所見と特徴について
1) 悪性胸膜中皮腫
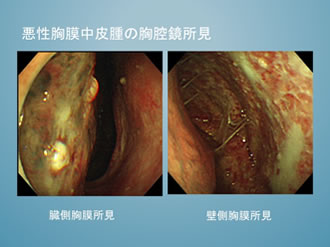
胸腔鏡により診断率が上がる疾患の1つです。胸腔穿刺による胸水検査のみではかなり診断が困難であり、直接の病変を確認しながら生検を行うことで確実な組織採取を図ります。胸腔鏡所見としては、直径5~10mmほどの結節腫瘤、ぶどうの房状結節、胸膜肥厚、非特異的炎症などがあります。アスベスト暴露によると考えられる胸膜プラークを認めることもあります。
2) 癌性胸膜炎
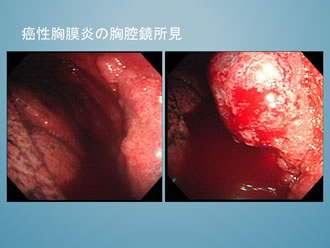
悪性腫瘍による胸水貯留は最も重要です。胸腔穿刺による胸水検査で悪性所見は認めるものの、組織型が判明しないことがあります。肺癌では組織型の違いで化学療法の使用する薬剤の選択を行うようになってきており、胸腔鏡を行い、組織型の診断のため組織採取を行うこともあります。胸腔鏡所見としては、小結節、大きなポリープ所見、限局性腫瘤、扁平な隆起性病変、胸膜肥厚などがあります。
3) 結核性胸膜炎
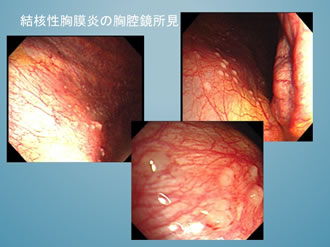
胸水検査では細菌学的な診断は困難であることが多いです。大きな検体を採取することにより、結核菌培養の確率を上げることができます。胸腔鏡所見としては、初期は胸膜が発赤し、灰白色の小結節が壁側胸膜や横隔膜に散在しているのが特徴です。病期が進むにつれて、フィブリンが析出し肥厚するため診断がつきにくくなります。
胸水貯留の症例は決して珍しくはありません。全ての症例が局所麻酔下胸腔鏡の適応になるわけではありませんが、各症例の状況に応じてアプローチを検討しつつ対応しております。必要な際はご紹介いただければ幸いです。