CKDと病診連携
平成25年6月18日(火)、病診連携システム登録医の先生方をお招きして勉強会を開催いたしました。勉強会の内容をまとめましたので、以下にご紹介いたします。
わが国では未だ透析人口は増加し続けており、その原因疾患の中で糖尿病と高血圧・動脈硬化が増加し続けている。CKD(慢性腎臓病)は2002年米国で増加しつづける透析人口とCVD(心血管系疾患)合併症を抑制するために提唱された。CKD患者は腎機能が低下するほどCVD合併症が増加する、CKDがCVDの独立した危険因子であり、そのためCKD対策を行うことの重要性が叫ばれるようになった。我が国では2007年にCKD診療ガイドが作成され、2012年に改訂された。今回の改訂のポイントは、これまでCKD患者の腎機能(eGFR)のみでステージ分類していたが、蛋白尿の重要性を加味し、また原疾患による進行速度を考慮し、原疾患(cause)、eGFR、尿蛋白量によるCGA分類をCKDの重症度分類として色分けした(図1)。
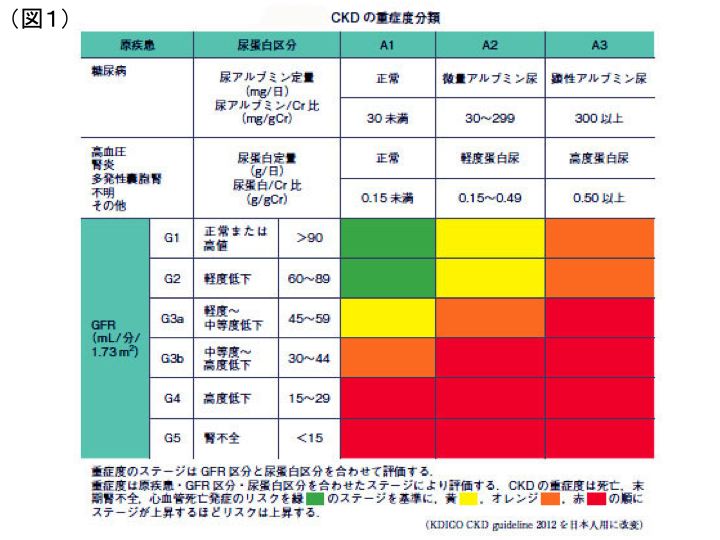
CKD重症度分類は、腎専門医だけでなく、非専門医の先生にもこの分類に従い、重症度を共通認識可能にし、特に赤色で示される患者は末期腎不全とCVDの両者のハイリスクであり、腎専門医への受診を勧めることとした。我が国では今や8人に1人がCKDに該当し、CKDは国民病といえる。そもそもこのCKD診療ガイドはCKD患者が末期腎不全に至るのを防ぎ、同時にCVD合併症を予防することを目的に作成されたもので、少ない腎専門医がすべてのCKD患者の診療を行うことはできないため、その重症度に応じて、腎専門医とかかりつけ医との病診連携により管理を行うというねらいがある。患者のため、さらには社会問題となっている医療費など、様々な問題にかかりつけ医の先生方の理解を深めていただくためのものである。
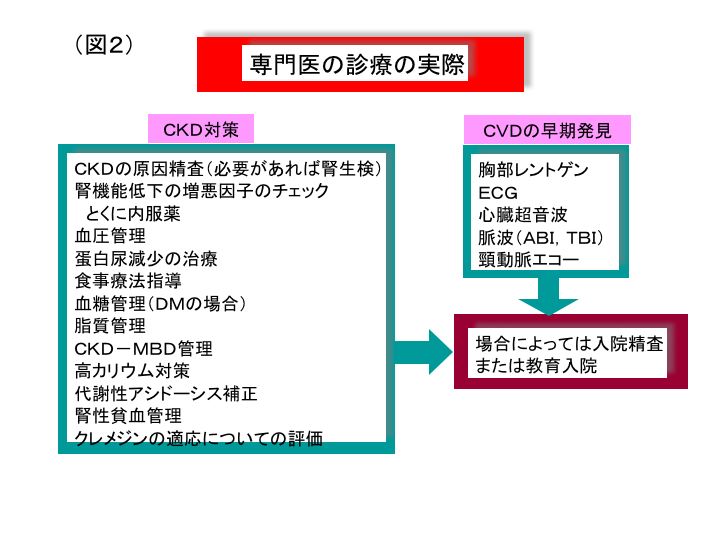
CKD対策に対する腎専門医の役割は、図2に示すように、できる限り原疾患を明らかにし、原疾患が治療可能なものは腎生検などにより診断を行う、糖尿病や高血圧などが原疾患の場合は、血圧管理や、血糖管理、蛋白尿を減少させるための治療、食事療法、脂質管理、CKD-MBD(骨・ミネラル)管理、代謝性アシドーシスや高カリウム対策、腎性貧血など、包括的治療を的確に行うことであり、さらにCVD合併症予防のための検査を行なう、必要な場合には入院教育も行うことである。これらの多岐にわたる管理は専門的な部分も多いため、非専門医の先生には実践しづらい内容が多くテクニカルな部分や検査機器の部分でも、腎専門医のいる当院のような総合病院にまず紹介して頂くことが重要となる。CKD対策において病診連携の重要性はすでに明らかにされているが、早期から腎専門医との併診を行った患者の末期腎不全予後および生命予後は良く、地域医療においてかかりつけ医の先生のCKDに対する認識と腎専門医との信頼関係に患者の予後が深く関わるものとなる。
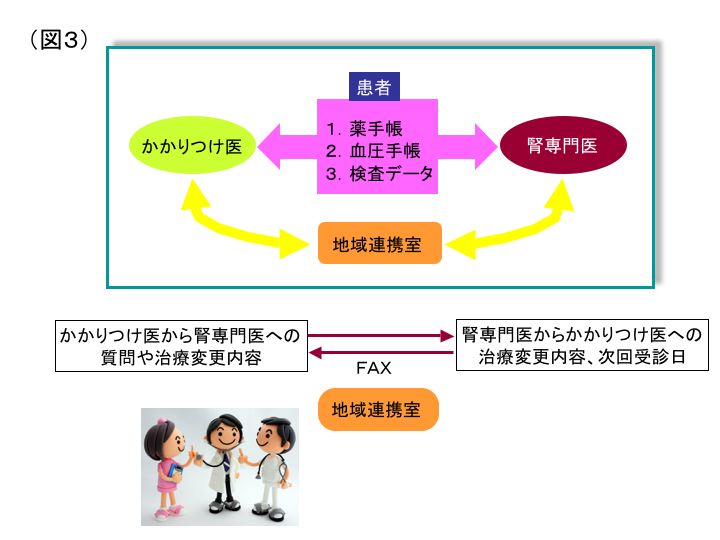
当院では図3に示すような方法で病診連携を実施し、積極的にCKD対策を勧め、より多くのCKD患者が長くかかりつけ医の先生に通院し、この地域のCKD対策の質の向上と透析に至る患者の減少をめざし、紹介頂いた患者すべてを原則かかりつけ医の先生と併診し、検査や処方は原則かかりつけ医の先生にお願いし、当院の腎臓内科外来では、患者が受診の際、「検査結果」、「お薬手帳」、「血圧手帳」の3つを持参して頂くこととし、この3つをもとに当院の地域連携室を通して、処方の変更が必要性な場合、あるいはかかりつけ医の先生からの質問にお答えしていきたいと考えている。CKD患者は自覚症状がほとんどない場合が多いため、特に糖尿病や高齢者ではその対策が遅くなる傾向にあり、またeGFRも体格や年齢により過大あるいは過小評価されてしまう場合もあるため、ハイリスクに該当する患者は早期に一度紹介して頂く必要がある。まだCKDという概念は歴史が浅いため、まだ国民には浸透していないが、最近マスメディアに取り上げられ始めており、いずれ国民病として認知され、患者の多くが腎専門医の受診を希望するようになることが予想される。
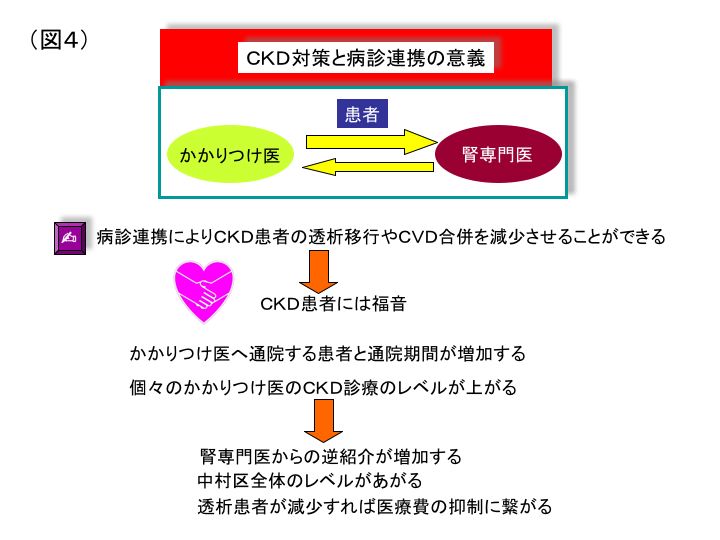
その際、図4に示すような地域における病診連携がしっかりと行われていれば、かかりつけ医の先生への逆紹介も増加し、先生方の手をお借りしながら地域医療に貢献できるものと考える次第である。患者や非腎専門医の先生方に、透析専門と腎臓専門の違いがわかりづらい点もCKD対策の大きな課題である。腎臓専門と透析専門を兼ね備えた病院やクリニックは少なく、圧倒的に透析専門が世の中の大半を占めている。腎臓専門医はCKD患者の透析に至る以前の、蛋白尿や軽度腎機能低下の段階から専門的に介入し、進行を遅らせることに最大の役割と専門性がある。 当院では腎臓専門医としての役割を果たし、かつ透析専門医としてもブラッドアクセスの手術から修復まで対応し、緊急の透析導入にも対応している。糖尿病専門医や循環器専門医との連携も行いながら、地域医療に貢献したいと考えている。腎機能ではeGFR30ml/分未満のG4に入る前の段階、蛋白尿であれば0.5g以上が紹介基準となっており、非専門医の先生には併診希望がない場合に限り、すべての患者をお返しして診療ガイドの必要度に応じて併診間隔を守り、かかりつけ医の先生方と患者の腎臓を守っていきたいと考えている。