CKD診療の実際
平成23年10月18日(火)、病診連携システム登録医の先生方をお招きして勉強会を開催いたしました。勉強会の内容をまとめましたので、以下にご紹介いたします。
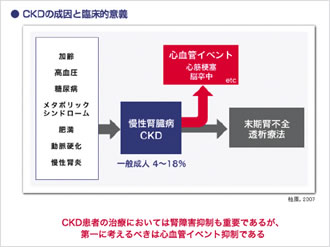
現在、日本の維持透析患者は約30万人であり、未だ増加している。数年前から、慢性腎臓病(CKD)という新たな概念が提唱され、CKD患者の診療の重要性が数多く報告されている。腎機能が悪くなれば腎死となり人工透析が必要となるが、腎機能低下が進むほどCVD(心血管系疾患)の発症が増加することが報告され、CKDとCVDの関連性が注目されている。
そのため、CKDに対してはGFRのステージ別に診療ガイドラインが作成された。日本ではGFR50ml/min/1.73m2以下の患者が約420万人と多く、それに対して腎臓専門医はわずかであるため、専門医とかかりつけ医との病診連携の重要性も問われている。まず、蛋白尿が認められる、あるいはGFR60ml/min/1.73m2が3か月以上続くようなCKDに該当する患者は専門医への紹介が必要であり、紹介を受けた専門医は原疾患の診断と治療を行う。さらに進行を予防するための危険因子のチェックを行い、蛋白尿、血圧、脂質などの様々な管理を積極的に行う。また同時にCVDの予防にも取り組むことが大切である。

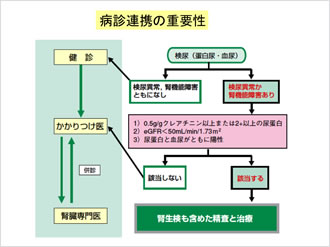

次に、専門医はGFRに応じて、かかりつけ医との間で定期的な診療を継続することになるが、逆にかかりつけ医には併診の際に、フォローすべき検査項目や悪化時の再紹介のタイミングなどが病診連携のガイドに紹介されている。我が国においても蛋白尿やCKD、高血圧の存在はCVDの発症を増加させることが疫学調査で明らかになり、診療においてはCVDへのリスクの軽減を念頭に置かなければならない。
CKD患者の治療で重要な降圧剤はACE阻害薬やARBが第一選択薬で、これらの薬剤は糸球体高血圧を改善するだけでなく、糸球体上皮細胞の再生や蛋白尿減少、血管保護効果など様々な効果があり積極的に使用すべき薬剤であるが、一部腎機能の急激な悪化や高カリウム血症などの問題があるため、ガイドラインに沿った投与を行い、処方が十分できない場合には紹介が必要である。また、第二選択薬として最近ではCa拮抗薬の効果が証明されている。いずれにせよ、高血圧ガイドラインに定められた降圧目標に従い診療することは非常に重要である。また、代謝性アシドーシスの管理として炭酸水素ナトリウムの投与は腎保護効果があることも証明されている。
CKDは包括的治療が重要なため病診連携の充実が今後の課題である。