「抗血栓療法と抗凝固療法について」

平成22年10月19日(火)、病診連携システム登録医の先生方をお招きして勉強会を開催いたしました。勉強会の内容をまとめましたので、以下にご紹介いたします。
はじめに
近年、経皮的冠動脈インターベンションの進歩や心房細動における脳塞栓症の予防などにて、抗血小板薬や抗凝固薬による薬物治療が増えてきております。日本ではワルファリンを100万人、アスピリンを300万人が服用しています。しかし、長期の経過で、観血的処置が必要となることをしばしば経験します。その際に、抗血小板薬、抗凝固薬の中止が問題となります。現在、ガイドラインの策定が急がれている状況でありますが、現在のところどのような考え方で治療すべきかを述べたいと思います。
抜歯について
- ワルファリン服用患者でINRが治療域(INR 3.5以下)にあれば、1本の単純抜歯ではワルファリン療法は中止してはならない。(ClassⅠ,Level A)
- 歯科処置のために、低用量アスピリン(100mg/日以下)を中止してはならない。局所止血処置が効果的である。(ClassⅠ,Level A)
抗凝固療法について

心房細動の発生率は、年代とともに増加しており、心原性脳塞栓症も年代ともに増加しております。心原性脳塞栓症の6~7割が非弁膜症性心房細動に由来しております。ワルファリンが有効であり、リスクを7割低下させることができます。非弁膜症性心房細動の治療ガイドラインが策定され、CHADS2スコア2点以上はワルファリン治療を薦めております(ClassⅠ)。1点の場合でもワルファリン療法を考慮してもよいとされております(ClassⅡa)。非弁膜症性心房細動の患者において、70歳未満ではPT-INR 2.0~3.0、70歳以上ではPT-INR 1.6~2.6を目標にコントロールが勧められております。
静脈血栓塞栓症に対する抗凝固療法は、至適治療域がPT-INR 2.0~3.0とされており、危険因子が可逆的である場合はなくとも3か月間、特発性の静脈血栓塞栓症ではなくとも6か月間、複数回の再発をきたした患者や、危険因子が長期にわたって存在する患者は無期限の抗凝固療法が必要となります。
抗血小板療法について
近年、冠動脈、頸動脈、下肢動脈の狭窄に対するインターベンション治療が盛んになっており、血栓閉塞の予防のため、抗血小板療法は必須となっております。心、脳血管障害発生後、アスピリンを中心とした抗血小板療法により、非致死性心筋梗塞、非致死性脳梗塞と血管障害死亡の発生を約25%減することができます。アスピリンの服薬中止は、継続投与に比べて脳梗塞発症リスクが3倍高くなる報告もあります。
また、冠動脈における薬剤溶出型ステント(DES)の出現により、ステント再狭窄は従来型のステント(BMS)に比べ、格段になくなりました。しかし、薬剤溶出型ステント部は内皮の被覆が遅延しており、遅発性ステント血栓症の発症がBMSに比べ、多くなります。冠動脈ステント留置後の抗血小薬は2剤併用(DAPT)(アスピリン+チエノピリジン製剤)が基本であり、アスピリンは無期限の投与が勧められています。DESを留置した患者では、DAPTが12か月(最短3か月)必要ですが、BMSでは最短で1か月必要です。
非心臓手術前のPCIにおけるガイドラインにて、術中、術後の出血の危険性が高い待機手術は、DES留置後は12か月、BMS留置後は最低でも1か月は延期することが望ましいとなります。DES留置症例がチエノピリジン製剤を中止しなくてはならない場合でも、アスピリンは継続すべきであり、術後、可及的早期にチエノピリジン製剤を再開しなくてはなりません。やむなく抗血小板薬を中止せざるを得ない場合は、ヘパリン投与しますが、ステント血栓症を予防するエビデンスはありません。
抗血栓薬の休薬方法
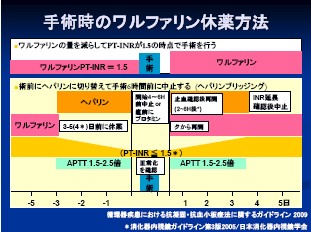
ワルファリンは3~4日の休薬とし、血栓の高リスク患者においてはヘパリンを使用して、検査、治療を行います。消化管内視鏡検査のみであれば、休薬は不要です。
ワルファリンの休薬方法として、ワルファリンの量を減らしてPT-INRが1.5の時点で手術を行う方法と、術前にヘパリンに切り替えて手術6時間前に中止する(もしくは直前にプロタミンにて中和する)ヘパリンブリッジングがあります。ヘパリンブリッジングではワルファリンを3~5日前に休薬し、3日前よりヘパリン投与(APTT 1.5~2.5倍)とし、術後可及的早期にヘパリン、ワルファリンを再開し、PT-INRの延長を確認して、ヘパリンを中止します。
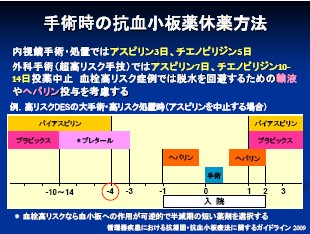
抗血小板薬においては、消化管内視鏡手術・処置では、アスピリンは3日間、チエノピリジンは5日間、併用では7日間の休薬をします。出血の超高リスク外科手術では、アスピリン7日、チエノピリジン10~14日の投薬中止をします。また、血栓の高リスク患者においては、血小板への作用が可逆的で半減期の短い薬剤(シロスタゾール等)へ変更します。その後、術前に入院とし、ヘパリンブリッジングを行います。
休薬の考え方はイベント発症のリスクと出血リスクを天秤にかけて、患者の病態を考えながら選択します。観血的処置の出血リスクの程度と出血した際の対処法を手術担当科が考え、抗血栓薬の休薬による血栓塞栓症のリスクの程度を血栓治療担当科が考え、最適な治療方針を議論して、決めます。
まとめ
近年血栓症疾患と抗血栓薬の使用が増加し、周術期の出血性合併症と休薬が問題となっております。抗血栓薬の有効性と休薬の危険性が認識されるようになり、可能な限り抗血栓治療を継続しながら観血的な手技を行う方向に変遷しております。
検査・手術担当科、抗血栓治療担当科の連携のもとに、出血・血栓症のリスクを検討し、治療方針を決めるべきであり、休薬に関して患者への十分な説明と同意の取得および記録が重要となっています。